مرحلهبندی سرطان پروستات چگونه انجام میشود؟
در صورت تشخیص سرطان پروستات، مرحلهبندی به تعیین میزان گسترش بیماری در بدن کمک میکند. این اطلاعات برای تصمیمگیری در مورد بهترین گزینه درمانی ضروری است. برای تعیین مرحله بیماری، پزشکان از ترکیبی از موارد زیر استفاده میکنند:
سیستم TNM: این سیستم تعیین میکند که تومور چقدر در پروستات گسترش یافته است (T)، آیا به غدد لنفاوی مجاور سرایت کرده (N)، و آیا به سایر بخشهای بدن مانند استخوانها متاستاز داده است یا نه (M).
نمره گلیسون(Gleason score) : این نمره نشان میدهد که سلولهای سرطانی زیر میکروسکوپ چقدر غیرطبیعی هستند. هرچه نمره بالاتر باشد، احتمال رشد سریعتر سرطان بیشتر است.
سطح PSA: PSA پروتئینی است که توسط غده پروستات تولید میشود. سطوح بالاتر PSA میتواند نشاندهنده وجود سرطان باشد.
با ترکیب این اطلاعات، پزشکان میتوانند مرحله بیماری را مشخص کنند:
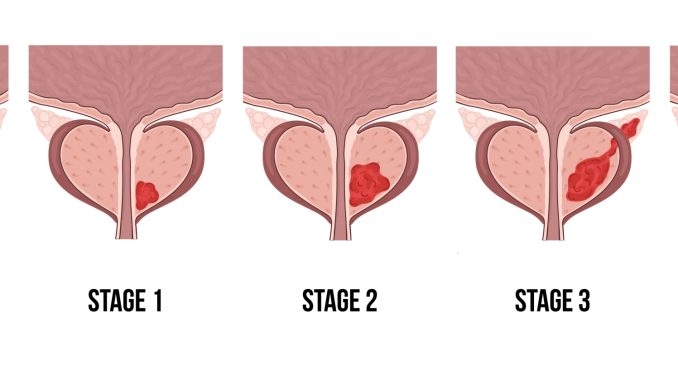
مراحل سرطان پروستات
مرحله I:
تومور بهقدری کوچک است که با لمس یا تصویربرداری قابل تشخیص نیست. تنها در نمونهبرداری انجامشده به دلایل دیگر (مثلاً هیپرپلازی خوشخیم پروستات) یافت میشود. سرطان در یک ناحیه از پروستات قرار دارد. نمره گلیسون ≤ ۶ و سطح PSA کمتر از ۱۰ نانوگرم در میلیلیتر است.
مرحله II:
سرطان هنوز به خارج از پروستات گسترش نیافته، اما از مرحله I بزرگتر است. ممکن است با معاینه دیجیتال رکتال یا تصویربرداری شناسایی شود. معمولاً نمره گلیسون یا سطح PSA بالاتری دارد. این مرحله به زیربخشهای IIA و IIB تقسیم میشود.
مرحله III:
سرطان به بافتهای اطراف مانند وزیکولهای منی گسترش یافته اما هنوز به غدد لنفاوی یا نواحی دورتر نرسیده است. این مرحله نشاندهنده گسترش موضعی بیماری است و به درمان تهاجمیتری نیاز دارد.
مرحله IV:
سرطان به غدد لنفاوی اطراف (مرحلهIVA ) یا به اندامهای دور مانند استخوانها، ریه یا کبد (مرحله IVB) سرایت کرده است. در این مرحله، سرطان متاستاتیک در نظر گرفته میشود.
گزینههای درمانی سرطان پروستات چیست؟
درمان به عواملی مانند مرحله سرطان، نمره گلیسون، سطح PSA، سن، سلامت کلی بیمار و ترجیحات شخصی او بستگی دارد. گزینههای درمانی عبارتاند از:
نظارت فعال (Active Surveillance)
برای مردانی که سرطانشان به کندی رشد میکند و علائمی ایجاد نکرده، ممکن است بهترین گزینه باشد. این رویکرد شامل بررسی منظم سطح PSA، معاینات رکتال، تصویربرداری و بیوپسیهای دورهای است. درمان تنها در صورتی آغاز میشود که شواهدی از پیشرفت سرطان مشاهده شود.
انتظار هوشیارانه (Watchful Waiting)
در این روش، بیمار پیگیری منظم انجام میدهد اما معمولاً کمتر از نظارت فعال است. درمان فقط زمانی آغاز میشود که علائم ایجاد شوند. این گزینه بیشتر برای مردان مسن یا کسانی با بیماریهای زمینهای جدی مناسب است.
جراحی
رایجترین نوع جراحی، پروستاتکتومی رادیکال است که طی آن غده پروستات بهطور کامل خارج میشود. این جراحی میتواند از طریق روش باز (برش بزرگ)، لاپاروسکوپی، یا با کمک ربات انجام شود. گاهی اوقات غدد لنفاوی اطراف نیز برداشته میشوند.
پرتودرمانی
با استفاده از پرتوهای پرانرژی، سلولهای سرطانی از بین میروند. انواع آن شامل:
پرتودرمانی خارجی (EBRT)
براکیتراپی (کاشت دانههای رادیواکتیو درون پروستات)
در برخی موارد، ترکیب پرتودرمانی و درمان هورمونی توصیه میشود.
درمان با رادیوداروها
داروهای رادیواکتیو خاصی مانند [¹⁷⁷Lu]Lu-PSMA-617 بهطور انتخابی به سلولهای سرطانی متاستاتیک متصل میشوند و پرتو را مستقیماً به تومورها میرسانند.
درمان هورمونی (ADT – Androgen Deprivation Therapy)
از آنجا که سلولهای سرطان پروستات برای رشد به تستوسترون نیاز دارند، این درمان با کاهش سطح آندروژنها یا مسدود کردن اثر آنها، رشد تومور را آهسته میکند. روشهای شامل:
داروهایی مانند آگونیست یا آنتاگونیست GnRH
برداشتن بیضهها (ارکیدکتومی)
شیمیدرمانی
معمولاً برای سرطانهای پیشرفته یا مقاوم به هورمون استفاده میشود. داروهایی مانند Docetaxel و Cabazitaxel رشد سلولهای سرطانی را متوقف میکنند یا آنها را از بین میبرند.
ایمونوتراپی
این درمان سیستم ایمنی بدن را برای شناسایی و نابودی سلولهای سرطانی تحریک میکند. یکی از گزینههای مورد استفاده در سرطان پروستات متاستاتیک مقاوم به هورمون،Sipuleucel-T است.
درمان هدفمند
در برخی موارد، آزمایشهای ژنتیکی روی تومور نشان میدهد که درمانهایی مانند مهارکنندههای PARP (Olaparib یا Rucaparib) میتوانند مؤثر باشند، بهویژه در افرادی با جهشهای BRCA1/2 یا دیگر ژنهای ترمیم DNA.
شرکت در کارآزماییهای بالینی
بیماران میتوانند در کارآزماییهای بالینی شرکت کنند تا به درمانهای جدید و نوآورانهای که هنوز در دسترس عمومی نیستند، دست یابند.
برای آشنایی با مفاهیم اولیه سرطان پروستات می توانید به صفحه مربوط به سرطان پروستات مراجعه کنید.
تهیه و تنظیم: سید طه نوربخش
نظارت و تأیید: فائزه محمدهاشم-متخصص ژنتیک