آنچه در این مطلب خواهید خواند
- الکل چیست؟
- آیا نوشیدن الکل باعث سرطان میشود؟
- چگونه الکل باعث سرطان میشود؟
- ترکیب الکل و دخانیات چگونه بر خطر ابتلا به سرطان تأثیر میگذارد؟
- آیا ژنهای افراد میتوانند بر خطر ابتلا به سرطانهای مرتبط با الکل تأثیر بگذارند؟
- آیا نوشیدن شراب قرمز میتواند به پیشگیری از سرطان کمک کند؟
- پس از ترک مصرف الکل، چه اتفاقی برای خطر ابتلا به سرطان میافتد؟
- آیا نوشیدن الکل در حین درمان سرطان برای کسی بیخطر است؟
الکل چیست؟
الکل اصطلاح رایج برای اتانول یا اتیل الکل است، یک ماده شیمیایی که در نوشیدنیهای الکلی مانند آبجو، مشروبات الکلی، شراب و مشروبات الکلی تقطیر شده (لیکور) یافت میشود. الکل از تخمیر قندها و نشاستهها توسط مخمر تولید میشود. همچنین در برخی داروها، دهانشویهها و محصولات خانگی (از جمله عصاره وانیل و سایر طعمدهندهها) یافت میشود. این مطلب بر اطلاعات راجب خطرات سرطان مرتبط با مصرف نوشیدنیهای الکلی تمرکز دارد.
طبق گزارش موسسه ملی سوءمصرف الکل و الکلیسم (NIAAA)، یک نوشیدنی الکلی استاندارد در ایالات متحده حاوی ۱۴ گرم (۰.۶ اونس) الکل خالص است. به طور کلی، این مقدار الکل خالص در موارد زیر یافت میشود:
- ۱۲ اونس آبجو (یک بطری استاندارد)
- ۸ تا ۱۰ اونس مشروب مالت (اندازه استاندارد برای هر وعده)
- ۵ اونس شراب (یک لیوان معمولی)
- ۱.۵ اونس (حدود ۳۸ گرم) مشروبات الکلی ۸۰ عیار یا مشروبات الکلی تقطیر شده (یک “شات”)
این مقادیر توسط متخصصان بهداشت عمومی در تدوین دستورالعملهای بهداشتی در مورد مصرف الکل و فراهم کردن راهی برای مقایسه میزان الکل مصرفی افراد استفاده میشود. با این حال، ممکن است منعکس کننده اندازههای معمول سرو نوشیدنیهای الکلی که افراد در زندگی روزمره با آن مواجه میشوند، نباشند.
دستورالعملهای غذایی دولت فدرال برای آمریکاییها، ۲۰۲۰-۲۰۲۵، به افرادی که الکل نمینوشند، توصیه نمیکند که به هر دلیلی شروع به نوشیدن کنند. این دستورالعملهای غذایی همچنین به افرادی که الکل مینوشند توصیه میکنند که در مصرف آن اعتدال را رعایت کنند، به این صورت که مصرف خود را به دو نوشیدنی یا کمتر در روز برای مردان و یک نوشیدنی یا کمتر در روز برای زنان، در روزهایی که الکل مصرف میشود، محدود کنند.
NIAAA نوشیدن زیاد الکل را به عنوان نوشیدن چهار یا بیشتر نوشیدنی در هر روز یا هشت یا بیشتر نوشیدنی در هفته برای زنان و پنج یا بیشتر نوشیدنی در هر روز یا ۱۵ یا بیشتر نوشیدنی در هفته برای مردان تعریف میکند. نوشیدن بیش از حد الکل به عنوان مصرف پنج یا بیشتر نوشیدنی (مردان) یا چهار یا بیشتر نوشیدنی (زنان) در حدود ۲ ساعت تعریف میشود. تمام نوشیدنهای بیش از حد مضر تلقی میشوند.
در یک توصیهنامه اخیر، خواستار بازنگری در محدودیتهای توصیهشده برای الکل در دستورالعملهای غذایی ایالات متحده شده است تا افزایش خطر ابتلا به سرطان که با مصرف الکل در سطوح راهنما یا پایینتر از آن مرتبط است، در نظر گرفته شود.
آیا نوشیدن الکل باعث سرطان میشود؟
شواهد علمی قوی وجود دارد که نشان میدهد نوشیدن الکل میتواند باعث سرطان شود (1، 2). آژانس بینالمللی تحقیقات سرطان (IARC) در سال ۱۹۸۷، به دلیل شواهد کافی مبنی بر ایجاد سرطانهای حفره دهان، حلق، حنجره، مری و کبد در افراد، الکل را به عنوان یک ماده سرطانزای گروه ۱ طبقهبندی کرد. برنامه ملی سمشناسی از ویرایش نهم گزارش خود در مورد مواد سرطانزا در سال ۲۰۰۰، مصرف نوشیدنیهای الکلی را به عنوان یک ماده سرطانزای شناخته شده برای انسان فهرست کرده است .
مطالعات اپیدمیولوژیک نشان دادهاند افرادی که الکل مصرف میکنند، در مقایسه با افرادی که الکل مصرف نمیکنند، در معرض خطر بیشتری برای ابتلا به برخی سرطانها هستند و هرچه فرد بیشتر الکل مصرف کند، خطر ابتلا به این سرطانها نیز بیشتر میشود. حتی مصرفکنندگان کممصرف نیز میتوانند در معرض خطر بیشتری برای ابتلا به برخی سرطانها باشند. به عنوان مثال، زنانی که فقط یک نوشیدنی در روز مصرف میکنند، نسبت به زنانی که کمتر از یک نوشیدنی در هفته مصرف میکنند، خطر ابتلا به سرطان پستان بیشتری دارند و این خطر در مصرفکنندگان سنگین و مصرفکنندگان افراطی الکل حتی بیشتر نیز میشود (3-7).
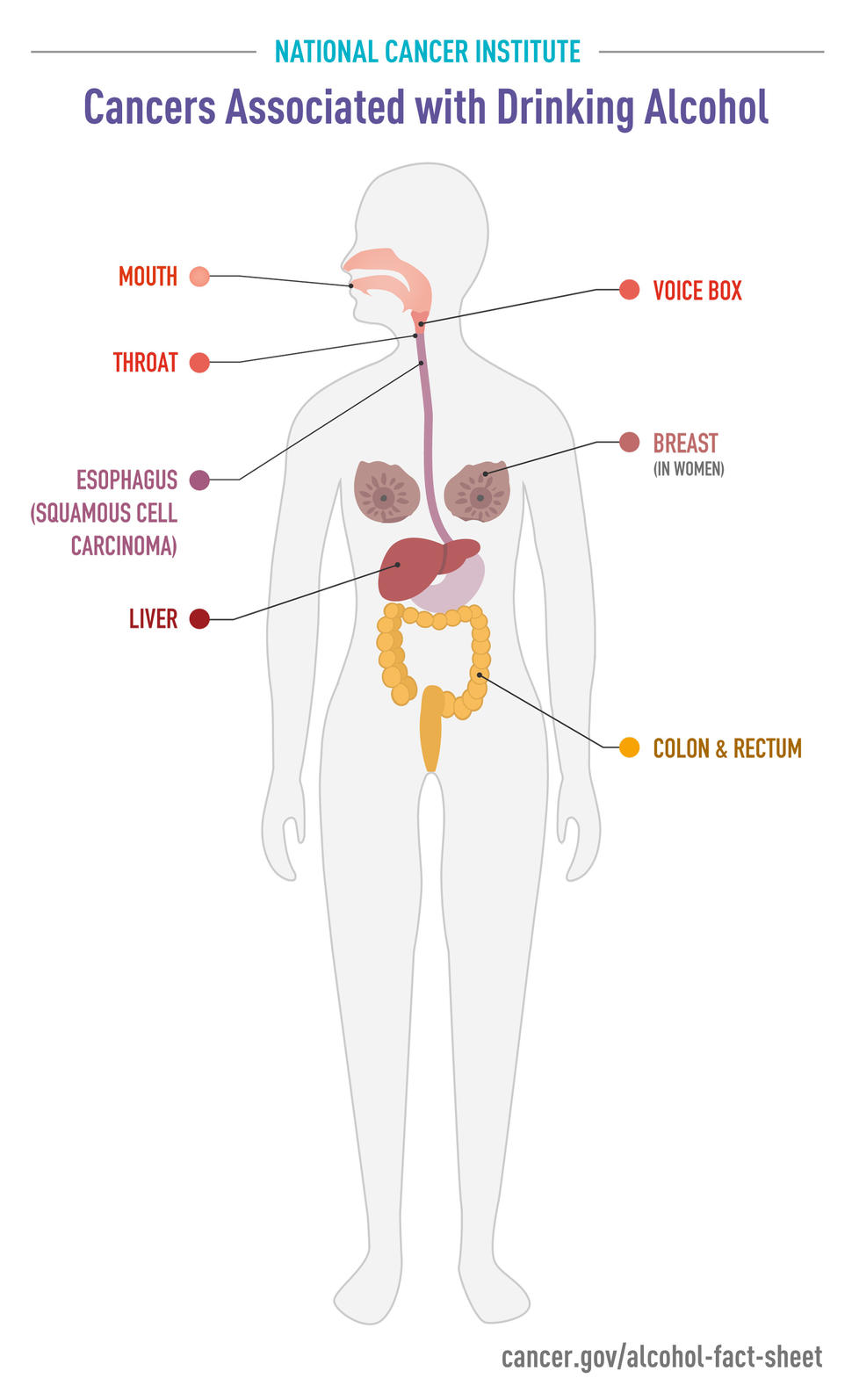
مصرف الکل مسئول حدود 5٪ – یا نزدیک به 100000 – از 1.8 میلیون مورد سرطان تشخیص داده شده در ایالات متحده در سال 2019 و حدود 4٪ – یا نزدیک به 25000 – از 600000 مرگ ناشی از سرطان در ایالات متحده در آن سال بود (8). نوشیدن الکل در مقایسه با عدم نوشیدن با افزایش خطر ابتلا به انواع سرطان زیر همراه است:
| نوع سرطان | افزایش خطر مرتبط با نوشیدن الکل* | مرجع(ها) |
| حفره دهان (دهان) و گلو | ۱.۸ برابر احتمال بیشتر در مصرفکنندگان کمنوش، ۵ برابر احتمال بیشتر در مصرفکنندگان پرنوش | ۴ |
| جعبه صدا | ۱.۴ برابر بیشتر در مصرفکنندگان کمنوش الکل ۲.۶ برابر بیشتر در مصرفکنندگان پرنوش الکل | ۴ |
| مری (سرطان سلول سنگفرشی) | ۱.۳ برابر احتمال بیشتر در مصرفکنندگان کمنوش الکل، ۵ برابر احتمال بیشتر در مصرفکنندگان پرنوش الکل | ۴ |
| کبد | دو برابر بیشتر در مصرفکنندگان سنگین الکل | ۴ ، ۹ ، ۱۰ |
| پستان | ۱.۰۴ برابر بیشتر در مصرفکنندگان کممصرف الکل و ۱.۲۳ برابر بیشتر در مصرفکنندگان متوسط و ۱.۶ برابر بیشتر در مصرفکنندگان قهار الکل | ۴ ، ۱۱ ، ۱۲ |
| کولورکتال | ۱.۲ تا ۱.۵ برابر بیشتر در مصرفکنندگان متوسط تا زیاد الکل | ۴ ، ۱۱ ، ۱۳ |
| *توجه: این خطرات، خطرات نسبی هستند که احتمال نسبی تشخیص سرطان جدید را در یک گروه در مقایسه با گروه دیگر نشان میدهند (مثلاً در کسانی که الکل مصرف میکنند در مقایسه با کسانی که مصرف نمیکنند). اما مهم است که در نظر داشته باشید که برای یک سرطان کمتر شایع (مانند سرطان سلول سنگفرشی مری، در ایالات متحده)، حتی یک خطر نسبی بزرگ ممکن است تنها تغییر کوچکی در احتمال واقعی ابتلای فرد به آن سرطان (یعنی خطر مطلق او) باشد. در مقابل، برای یک سرطان شایعتر، مانند سرطان سینه، حتی یک خطر نسبی کوچک میتواند به یک خطر مطلق بزرگ تبدیل شود. | ||
با استفاده از دادههای استرالیا که با استفاده از نوشیدنیهای استاندارد ایالات متحده دوباره محاسبه شدهاند، اخیراً در گزارشی آمده است که
- از هر ۱۰۰ زنی که کمتر از یک نوشیدنی الکلی در هفته مصرف میکنند، حدود ۱۷ نفر به سرطان مرتبط با الکل مبتلا میشوند.
- از هر ۱۰۰ زنی که روزانه یک نوشیدنی الکلی مصرف میکنند، ۱۹ نفر به سرطان مرتبط با الکل مبتلا میشوند.
- از هر ۱۰۰ زنی که روزانه دو نوشیدنی الکلی مصرف میکنند، حدود ۲۲ نفر به سرطان مرتبط با الکل مبتلا میشوند.
این بدان معناست که زنانی که روزانه یک نوشیدنی الکلی مصرف میکنند، در مقایسه با کسانی که کمتر از یک نوشیدنی در هفته مصرف میکنند، افزایش مطلق خطر ابتلا به سرطان مرتبط با الکل را به میزان ۲ در ۱۰۰ و زنانی که روزانه دو نوشیدنی الکلی مصرف میکنند، افزایش مطلق ۵ در ۱۰۰ دارند. برای مردان، تعداد سرطانهای مرتبط با الکل در هر ۱۰۰ نفر برای کسانی که کمتر از یک نوشیدنی الکلی در هفته مصرف میکنند، ۱۰ نفر، برای کسانی که روزانه یک نوشیدنی الکلی مصرف میکنند ۱۱ نفر (افزایش ۱ در ۱۰۰ نفر) و برای کسانی که روزانه دو نوشیدنی الکلی مصرف میکنند ۱۳ نفر (افزایش ۳ در ۱۰۰ نفر) است.
برخی شواهد نشان میدهد که مصرف الکل همچنین ممکن است با افزایش خطر ابتلا به ملانوما و سرطانهای پانکراس، پروستات و معده مرتبط باشد (4، 14). با این حال، برای سرطانهای مثانه، تخمدان و رحم، یا هیچ ارتباطی با مصرف الکل یافت نشده است یا شواهد مربوط به این ارتباط متناقض است.
مصرف الکل همچنین در مطالعات متعدد با کاهش خطر ابتلا به سرطان کلیه (15-17)، سرطان تیروئید (18، 19) و لنفوم غیر هوچکین (20-22) مرتبط دانسته شده است. با این حال، تعداد موارد این سرطانها که تصور میشود با مصرف الکل قابل پیشگیری هستند، بسیار کمتر از تعداد کل موارد سرطان مرتبط با مصرف الکل است.
چگونه الکل باعث سرطان میشود؟
محققان فرضیههای متعددی را مطرح کردهاند که نشان میدهد الکل میتواند خطر ابتلا به سرطان را افزایش دهد (23)، از جمله:
- متابولیزه کردن (تجزیه) اتانول موجود در نوشیدنیهای الکلی به استالدهید، که یک ماده شیمیایی سمی و احتمالاً سرطانزای انسانی است؛ استالدهید میتواند به DNA و پروتئینها آسیب برساند.
- تولید گونههای فعال اکسیژن (مولکولهای شیمیایی واکنشپذیر که حاوی اکسیژن هستند) که میتوانند از طریق فرآیندی به نام اکسیداسیون به DNA، پروتئینها و لیپیدها (چربیها) در بدن آسیب برسانند.
- اختلال در توانایی بدن در تجزیه و جذب انواع مواد مغذی که ممکن است با خطر سرطان مرتبط باشند، از جمله ویتامین A؛ مواد مغذی موجود در ویتامین B کمپلکس، مانند فولات؛ ویتامین C؛ ویتامین D؛ ویتامین E؛ و کاروتنوئیدها
- جذب مواد شیمیایی مضر مانند دود سیگار که میتوانند منجر به سرطان شوند را برای دهان و گلو آسانتر میکند.
- افزایش سطح استروژن خون ، که در سطوح بالا میتواند باعث سرطان سینه شود
- تأثیر منفی بر متابولیسم تک کربنی و جذب فولات، منجر به آسیب DNA میشود (24)

ترکیب الکل و دخانیات چگونه بر خطر ابتلا به سرطان تأثیر میگذارد؟
تحقیقات اپیدمیولوژیک نشان میدهد افرادی که هم الکل و هم تنباکو مصرف میکنند، در مقایسه با افرادی که فقط الکل یا تنباکو مصرف میکنند، در معرض خطر بسیار بیشتری برای ابتلا به سرطانهای حفره دهان (دهان)، حلق (گلو)، حنجره و مری هستند. در واقع، برای سرطانهای دهان و حلق، مضرات مرتبط با مصرف همزمان الکل و تنباکو، ضریبپذیر هستند؛ یعنی، این مضرات بیشتر از آن چیزی است که از جمع مضرات جداگانه مرتبط با الکل و تنباکو با هم انتظار میرود (25، 26).
آیا ژنهای افراد میتوانند بر خطر ابتلا به سرطانهای مرتبط با الکل تأثیر بگذارند؟
خطر ابتلا به سرطانهای مرتبط با الکل در یک فرد تحت تأثیر ژنهای آن فرد، به ویژه ژنهایی که آنزیمهای دخیل در متابولیسم (تجزیه) الکل را کدگذاری میکنند، قرار دارد (27).
برای مثال، یکی از راههای متابولیزه کردن الکل توسط بدن از طریق فعالیت آنزیمی به نام الکل دهیدروژناز یا ADH است که اتانول را عمدتاً در کبد به متابولیت سرطانزای استالدهید تبدیل میکند. شواهد اخیر نشان میدهد که تولید استالدهید در حفره دهان نیز رخ میدهد و ممکن است تحت تأثیر عواملی مانند میکروبیوم دهان باشد (28، 29).
بسیاری از افراد با تبار آسیای شرقی، نوعی “فوق فعال” از ADH دارند که تبدیل الکل (اتانول) به استالدهید سمی را تسریع میکند . در میان افراد با تبار ژاپنی، افرادی که این نوع ADH را دارند، نسبت به افرادی که نوع شایعتر ADH را دارند، خطر ابتلا به سرطان پانکراس در آنها بیشتر است (30).
آنزیم دیگری به نام آلدهید دهیدروژناز ۲ (ALDH2)، استالدهید سمی را به مواد غیرسمی متابولیزه میکند. برخی افراد، به ویژه افراد با نژاد آسیای شرقی، نوعی از این آنزیم را دارند که باعث تجمع استالدهید هنگام نوشیدن الکل میشود. تجمع استالدهید اثرات ناخوشایندی (از جمله گرگرفتگی صورت و تپش قلب) دارد، به طوری که اکثر افراد مبتلا به این نوع ALDH2 الکل کمی مینوشند و بنابراین خطر ابتلا به سرطانهای مرتبط با الکل در آنها کم است.
با این حال، افرادی که دارای فرم تغییر یافته ALDH2 هستند و میتوانند اثرات ناخوشایند استالدهید را تحمل کنند و حتی مقادیر متوسطی الکل مصرف کنند، در مقایسه با افرادی که آنزیم طبیعی دارند و مقادیر مشابهی الکل مینوشند، در معرض خطر بیشتری برای ابتلا به سرطانهای مری و سر و گردن مرتبط با الکل قرار دارند (31، 32). این افزایش خطرات در افرادی که این نوع ژن را دارند اما الکل نمینوشند، مشاهده نمیشود.
آیا نوشیدن شراب قرمز میتواند به پیشگیری از سرطان کمک کند؟
ترکیب ثانویه گیاهی رسوراترول، که در انگورهای مورد استفاده برای تهیه شراب قرمز و برخی گیاهان دیگر یافت میشود، از نظر بسیاری از اثرات احتمالی بر سلامتی، از جمله پیشگیری از سرطان، مورد بررسی قرار گرفته است. با این حال، محققان هیچ ارتباطی بین مصرف متوسط شراب قرمز و خطر ابتلا به سرطان پروستات (33) یا سرطان روده بزرگ (34) پیدا نکردهاند. علاوه بر این، یک متاآنالیز اخیر هیچ تفاوتی بین مصرف شراب قرمز یا سفید و خطر کلی سرطان پیدا نکرده است (35).
پس از ترک مصرف الکل، چه اتفاقی برای خطر ابتلا به سرطان میافتد؟
مطالعاتی که بررسی کردهاند که آیا خطر ابتلا به سرطان پس از ترک مصرف الکل کاهش مییابد یا خیر، نشان دادهاند که ترک مصرف الکل با کاهش خطر ابتلا به سرطانهای حفره دهان و مری و احتمالاً سرطانهای گلو، سینه و روده بزرگ مرتبط است (36). ممکن است سالها طول بکشد تا خطرات سرطان به افرادی که هرگز الکل مصرف نکردهاند، بازگردد، اما هیچوقت برای ترک نوشیدن و کاهش خطرات دیر نیست.
آیا نوشیدن الکل در حین درمان سرطان برای کسی بیخطر است؟
همانند اکثر سوالات مربوط به درمان سرطان یک فرد خاص، بهتر است بیماران با تیم مراقبتهای بهداشتی خود مشورت کنند. پزشکان و پرستارانی که درمان را انجام میدهند، میتوانند در مورد اینکه آیا مصرف الکل در حین یا پس از انجام درمانهای خاص سرطان بیخطر است، توصیههای خاصی ارائه دهند. در نظر گرفتن این احتمال که الکل میتواند خطر عود سرطان یا سرطان دوم را افزایش دهد، مهم است.
منابع منتخب
- IARC Working Group on the Evaluation of Carcinogenic Risks to Humans. Alcohol consumption and ethyl carbamate. IARC Monographs on the Evaluation of Carcinogenic Risks in Humans 2010; 96:3–1383.
- IARC Working Group on the Evaluation of Carcinogenic Risks to Humans. Personal habits and indoor combustions. Volume 100 E. A review of human carcinogens. IARC Monographs on the Evaluation of Carcinogenic Risks in Humans 2012; 100(Pt E):373–472.
- Bagnardi V, Rota M, Botteri E, et al. Light alcohol drinking and cancer: a meta-analysis. Annals of Oncology 2013; 24(2):301–308. [PubMed Abstract]
- Bagnardi V, Rota M, Botteri E, et al. Alcohol consumption and site-specific cancer risk: A comprehensive dose-response meta-analysis. British Journal of Cancer 2015; 112(3):580–593. [PubMed Abstract]
- Cao Y, Willett WC, Rimm EB, Stampfer MJ, Giovannucci EL. Light to moderate intake of alcohol, drinking patterns, and risk of cancer: Results from two prospective US cohort studies. BMJ 2015; 351:h4238. [PubMed Abstract]
- Chen WY, Rosner B, Hankinson SE, Colditz GA, Willett WC. Moderate alcohol consumption during adult life, drinking patterns, and breast cancer risk. JAMA 2011; 306(17):1884–1890. [PubMed Abstract]
- White AJ, DeRoo LA, Weinberg CR, Sandler DP. Lifetime alcohol intake, binge drinking behaviors, and breast cancer risk. American Journal of Epidemiology 2017; 186(5):541–549. [PubMed Abstract]
- Islami F, Marlow EC, Thomson B, et al. Proportion and number of cancer cases and deaths attributable to potentially modifiable risk factors in the United States, 2019. CA Cancer J Clin. 2024;74(5):405-432. [PubMed Abstract]
- Grewal P, Viswanathen VA. Liver cancer and alcohol. Clinics in Liver Disease 2012; 16(4):839–850. [PubMed Abstract]
- Petrick JL, Campbell PT, Koshiol J, et al. Tobacco, alcohol use and risk of hepatocellular carcinoma and intrahepatic cholangiocarcinoma: The Liver Cancer Pooling Project. British Journal of Cancer 2018; 118(7):1005–1012. [PubMed Abstract]
- Esser MB, Sherk A, Liu Y, Henley SJ, Naimi TS. Reducing alcohol use to prevent cancer deaths: Estimated effects among U.S. adults. American Journal of Preventive Medicine 2024; 66(4):725–729. [PubMed Abstract]
- Sohi I, Rehm J, Saab M, et al. Alcoholic beverage consumption and female breast cancer risk: A systematic review and meta-analysis of prospective cohort studies. Alcohol, clinical & experimental research 2024; 48(12):2222–2241. [PubMed Abstract]
- Fedirko V, Tramacere I, Bagnardi V, et al. Alcohol drinking and colorectal cancer risk: An overall and dose-response meta-analysis of published studies. Annals of Oncology 2011; 22(9):1958–1972. [PubMed Abstract]
- Zhao J, Stockwell T, Roemer A, Chikritzhs T. Is alcohol consumption a risk factor for prostate cancer? A systematic review and meta-analysis. BMC Cancer 2016; 16(1):845. [PubMed Abstract]
- Mahabir S, Leitzmann MF, Virtanen MJ, et al. Prospective study of alcohol drinking and renal cell cancer risk in a cohort of Finnish male smokers. Cancer Epidemiology, Biomarkers & Prevention 2005; 14(1):170–175. [PubMed Abstract]
- Rashidkhani B, Akesson A, Lindblad P, Wolk A. Alcohol consumption and risk of renal cell carcinoma: A prospective study of Swedish women. International Journal of Cancer 2005; 117(5):848–853. [PubMed Abstract]
- Lee JE, Hunter DJ, Spiegelman D, et al. Alcohol intake and renal cell cancer in a pooled analysis of 12 prospective studies. Journal of the National Cancer Institute 2007; 99(10):801–810. [PubMed Abstract]
- Peng G, Pan X, Ye Z, et al. Nongenetic risk factors for thyroid cancer: an umbrella review of evidence. Endocrine. 2025;88(1):60-74. [PubMed Abstract]
- Hong SH, Myung SK, Kim HS; Korean Meta-Analysis (KORMA) Study Group. Alcohol Intake and Risk of Thyroid Cancer: A Meta-Analysis of Observational Studies. Cancer Res Treat. 2017;49(2):534-547. [PubMed Abstract]
- Tramacere I, Pelucchi C, Bonifazi M, et al. Alcohol drinking and non-Hodgkin lymphoma risk: A systematic review and a meta-analysis. Annals of Oncology 2012; 23(11):2791–2798. [PubMed Abstract]
- Psaltopoulou T, Sergentanis TN, Ntanasis-Stathopoulos I, et al. Alcohol consumption and risk of hematological malignancies: A meta-analysis of prospective studies. International Journal of Cancer 2018; 143(3):486–495. [PubMed Abstract]
- Odutola MK, Nnakelu E, Giles GG, van Leeuwen MT, Vajdic CM. Lifestyle and risk of follicular lymphoma: A systematic review and meta-analysis of observational studies. Cancer Causes & Control 2020; 31(11):979–1000. [PubMed Abstract]
- Rumgay H, Murphy N, Ferrari P, Soerjomataram I. Alcohol and Cancer: Epidemiology and Biological Mechanisms. Nutrients. 2021;13(9):3173. [PubMed Abstract]
- Varela-Rey M, Woodhoo A, Martinez-Chantar ML, Mato JM, Lu SC. Alcohol, DNA methylation, and cancer. Alcohol Res. 2013;35(1):25-35. [PubMed Abstract]
- Hashibe M, Brennan P, Chuang SC, et al. Interaction between tobacco and alcohol use and the risk of head and neck cancer: Pooled analysis in the International Head and Neck Cancer Epidemiology Consortium. Cancer Epidemiology, Biomarkers & Prevention 2009; 18(2):541–550. [PubMed Abstract]
- Turati F, Garavello W, Tramacere I, et al. A meta-analysis of alcohol drinking and oral and pharyngeal cancers: Results from subgroup analyses. Alcohol and Alcoholism 2013; 48(1):107–118. [PubMed Abstract]
- Druesne-Pecollo N, Tehard B, Mallet Y, et al. Alcohol and genetic polymorphisms: Effect on risk of alcohol-related cancer. Lancet Oncology 2009; 10(2):173–180. [PubMed Abstract]
- Stornetta A, Guidolin V, Balbo S. Alcohol-derived acetaldehyde exposure in the oral cavity. Cancers 2018; 10(1):20. [PubMed Abstract]
- Fan X, Peters BA, Jacobs EJ, et al. Drinking alcohol is associated with variation in the human oral microbiome in a large study of American adults. Microbiome 2018; 6(1):59. [PubMed Abstract]
- Kanda J, Matsuo K, Suzuki T, et al. Impact of alcohol consumption with polymorphisms in alcohol-metabolizing enzymes on pancreatic cancer risk in Japanese. Cancer Science 2009; 100(2):296–302. [PubMed Abstract]
- Yokoyama A, Omori T. Genetic polymorphisms of alcohol and aldehyde dehydrogenases and risk for esophageal and head and neck cancers. Alcohol 2005; 35(3):175–185. [PubMed Abstract]
- Brooks PJ, Enoch MA, Goldman D, Li TK, Yokoyama A. The alcohol flushing response: an unrecognized risk factor for esophageal cancer from alcohol consumption. PLoS Med. 2009;6(3):e50. [PubMed Abstract]
- Vartolomei MD, Kimura S, Ferro M, et al. The impact of moderate wine consumption on the risk of developing prostate cancer. Clinical Epidemiology 2018; 10:431–444. [PubMed Abstract]
- Chao C, Haque R, Caan BJ, et al. Red wine consumption not associated with reduced risk of colorectal cancer. Nutrition and Cancer 2010; 62(6):849–855. [PubMed Abstract]
- Lim RK, Rhee J, Hoang M, Qureshi AA, Cho E. Consumption of Red Versus White Wine and Cancer Risk: A Meta-Analysis of Observational Studies. Nutrients. 2025;17(3):534. [PubMed Abstract]
- Gapstur SM, Bouvard V, Nethan ST, et al. The IARC Perspective on Alcohol Reduction or Cessation and Cancer Risk. N Engl J Med. 2023;389(26):2486-2494. [PubMed Abstract]
تهیه و تنظیم: سید طه نوربخش
تأیید و نظارت: فائزه محمدهاشم-متخصص ژنتیک