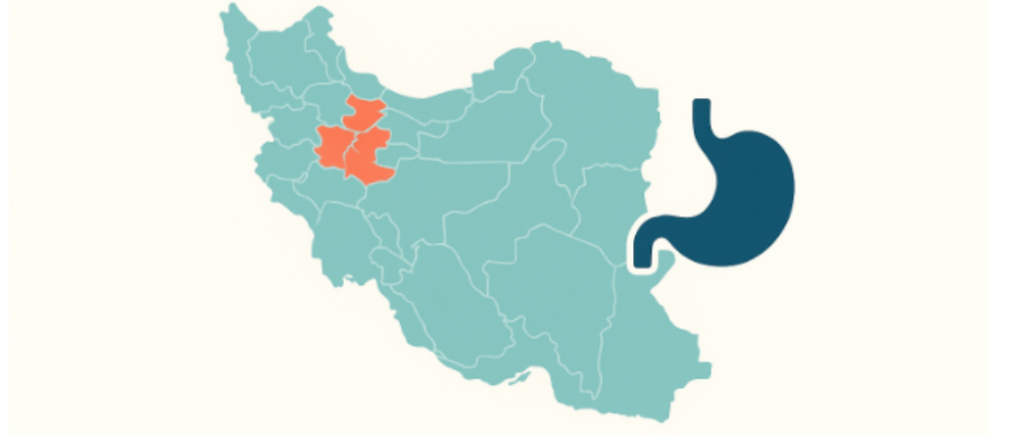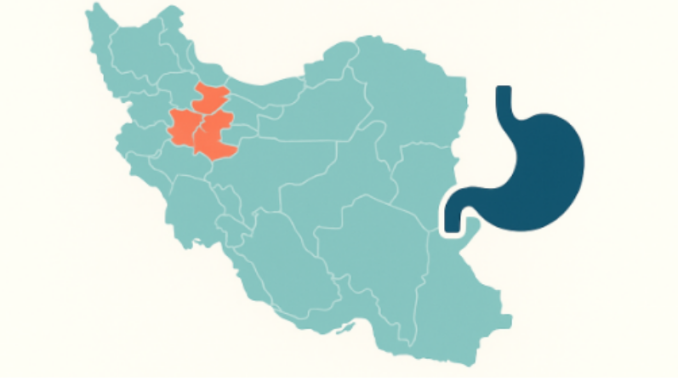
سرطان معده یکی از علل اصلی مرگومیر ناشی از سرطان در ایران است. الگوی جغرافیایی کشور نشان میدهد شمال و شمالغرب (بهویژه اردبیل، آذربایجان شرقی/غربی، گیلان، مازندران و گلستان) کانونهای پرخطرند؛ در مقابل، جنوب و جنوبشرق معمولاً بروز پایینتری دارد. در این پست، بار بیماری، عوامل خطر، نشانههای هشدار، راهکارهای پیشگیری و مسیرهای تشخیصی/درمانی مرور شده و در کنار آن، نقشهٔ تعاملی استانی برای پایش محلی ارائه میشود.
| استان | سطح ریسک نسبی |
|---|---|
| آذربایجان شرقی | بالا |
| آذربایجان غربی | بالا |
| اردبیل | بالا |
| اصفهان | متوسط |
| البرز | متوسط |
| ایلام | متوسط |
| بوشهر | پایین |
| تهران | متوسط |
| چهارمحال و بختیاری | متوسط |
| خراسان جنوبی | متوسط |
| خراسان رضوی | متوسط |
| خراسان شمالی | متوسط |
| خوزستان | متوسط |
| زنجان | بالا |
| سمنان | متوسط |
| سیستان و بلوچستان | پایین |
| فارس | متوسط |
| قزوین | متوسط |
| قم | متوسط |
| کردستان | متوسط |
| کرمان | پایین |
| کرمانشاه | متوسط |
| کهگیلویه و بویراحمد | متوسط |
| گلستان | بالا |
| گیلان | بالا |
| لرستان | متوسط |
| مازندران | بالا |
| مرکزی | متوسط |
| هرمزگان | پایین |
| همدان | متوسط |
| یزد | متوسط |
بار بیماری و روندها
برآوردهای جهانی (GLOBOCAN‑2022) سرطان معده را در زمرهٔ سرطانهای با سهم بالای مرگومیر در ایران قرار میدهد. روندهای محلی در استانهای شمالی نشان میدهد بار بیماری همچنان قابلتوجه است. با افزایش سن جمعیت و تداوم عوامل خطر، توجه نظام سلامت به تشخیص زودهنگام اهمیت دوچندان مییابد.
نقشهٔ اپیدمیولوژیک و ناهمگنی استانی
مطالعات فضایی و ثبتهای جمعیتی، خوشههای پرریسک را در استانهای اردبیل، زنجان، آذربایجانها، گیلان، مازندران و گلستان گزارش کردهاند. این ناهمگنی احتمالاً ترکیبی از الگوهای عفونت هلیکوباکتر پیلوری، عوامل تغذیهای (نمک بالا/غذاهای نمکسود)، وضعیت ریزمغذیها، و عوامل محیطی است. جنوب و جنوبشرق (مانند سیستانوبلوچستان و هرمزگان) عموماً پایینترند.
عوامل خطر اصلی
عفونت هلیکوباکتر پیلوری (H. pylori) مهمترین عامل قابل مداخله است. مصرف نمک زیاد و غذاهای دودی/نمکسود، مصرف نیترات بالا، دخانیات (سیگار/تریاک)، کممصرفی میوه و سبزی، سابقهٔ خانوادگی و برخی عوامل شغلی و محیطی نیز دخیلاند. نوع و محل تومور (کاردیا/غیرکاردیا) میتواند با عوامل خطر متفاوتی همراه باشد.
پیشگیری و کاهش خطر
بهبود رژیم غذایی (کاهش نمک، افزایش میوه/سبزی تازه)، ریشهکنی H. pylori در افراد پرخطر یا مناطق با شیوع بالا، ترک دخانیات، و ارتقای بهداشت دهان و سلامت عمومی مؤثر است. پایش هدفمند خانوارهای پرخطر و آموزش تغذیه در استانهای با ریسک بالا، بازده سیاستی بیشتری دارد.
علائم هشدار بالینی
کاهش وزن غیرقابل توضیح، درد یا ناراحتی معده، سیری زودرس، تهوع/استفراغ مکرر، خونریزی گوارشی، کمخونی فقر آهن و ضعف عمومی از هشدارها هستند؛ در مردان میانسال/مسن با عوامل خطر، حساسیت بالاتر ضروری است.
تشخیص
آندوسکوپی فوقانی با نمونهبرداری معیار طلایی است. در کنار آن، ارزیابی مرحله با تصویربرداری (CT/MRI، در مواردی PET) و بررسی وضعیت تغذیهای/عملکردی برای برنامهریزی درمان لازم است. پاتولوژی دقیق (Lauren type، درجه، وضعیت حاشیهها) و در صورت امکان بررسی زیستنشانگرها (HER2، MSI، PD‑L1) بر انتخاب درمان اثرگذارند.
درمان
در مراحل اولیه، جراحی با برداشت غدد لنفاوی (گاسترکتومی جزئی/کامل) درمان اصلی است و بسته به مرحله، شیمیدرمانی نئوادجوانت/ادجوانت و گاه پرتودرمانی افزوده میشود. در بیماری پیشرفته/متاستاتیک، شیمیدرمانی ترکیبی، درمانهای هدفمند (مانند ضد‑HER2) و ایمونوتراپی در زیرگروههای منتخب بهکار میرود. مراقبت تسکینی (کنترل درد، تغذیه، و مدیریت عوارض) بخش جداییناپذیر درمان است.
برنامهریزی استانی و غربالگری مبتنی بر ریسک
در استانهای پرخطر شمالی، راهبردهای غربالگری مبتنی بر ریسک (بهویژه آندوسکوپی هدفمند برای افراد علامتدار یا دارای عوامل خطر عمده) میتواند مؤثر باشد. نقشهٔ تعاملی این پست به مدیران استانی کمک میکند مداخلات آموزشی و منابع تشخیصی را متناسب با بار محلی هدفگذاری کنند.
منابع کلیدی: GLOBOCAN‑2022 (IARC) و مطالعات مکانی/روندی استانی در ایران. این نوشته آموزشی است و جایگزین توصیهٔ پزشک نیست.