

آنچه در این مطلب خواهید خواند
تغذیه چیست؟
تغذیه به آنچه میخورید و مینوشید و نحوهی استفادهی بدن از آن گفته میشود. تغذیهی خوب برای سلامتی مهم است. یک رژیم غذایی سالم شامل انواع غذاها و مایعاتی است که حاوی مواد مغذی (ویتامینها ، مواد معدنی، پروتئینها، کربوهیدراتها، چربیها و آب) مورد نیاز بدن شما هستند.
تغذیه خوب برای افراد مبتلا به سرطان ممکن است با آنچه ما به عنوان تغذیه سالم در نظر میگیریم، متفاوت باشد.
افراد مبتلا به سرطان اغلب نیاز به پیروی از رژیمهای غذایی دارند که با آنچه ما سالم میدانیم متفاوت است. برای اکثر افراد، یک رژیم غذایی سالم شامل مقدار زیادی غلات کامل، میوهها و سبزیجات، مقدار کمی پروتئین و مقدار کمی شکر، الکل، نمک و چربیهای ناسالم است.
با این حال، وقتی سرطان دارید، ممکن است به پروتئین و کالری اضافی نیاز داشته باشید. برای دریافت پروتئین و کالری کافی، رژیم غذایی شما ممکن است نیاز به گوشت، ماهی، تخم مرغ، لبنیات، چربیها و پروتئینهای گیاهی بیشتری نسبت به فردی که سرطان ندارد، داشته باشد. پروتئین و کالری اضافی به شما کمک میکند تا قدرت خود را برای مقابله با عوارض جانبی درمان حفظ کنید، از سوء تغذیه جلوگیری کنید و بهترین کیفیت زندگی ممکن را حفظ کنید.
یک متخصص تغذیه میتواند به شما کمک کند تا مطمئن شوید که در طول و بعد از درمان سرطان، مقدار مناسبی پروتئین و کالری دریافت میکنید. آنها با شما، خانوادهتان و بقیه اعضای تیم پزشکیتان همکاری خواهند کرد تا به مدیریت رژیم غذایی شما کمک کنند.
قبل از درمان سرطان، تغذیه خود را تنظیم کنید
در طول درمان، ممکن است خسته باشید و احساس خوبی نداشته باشید. خستگی میتواند خرید مواد غذایی، آشپزی و غذا خوردن را دشوارتر کند. برنامهریزی وعدههای غذایی قبل از درمان، غذا خوردن در طول درمان را آسانتر میکند.
برای برنامهریزی وعدههای غذایی و میان وعدهها قبل از درمان، این نکات را امتحان کنید.
نکات خرید:
- یخچال، کابینت و فریزر را با غذاهای سالم، به خصوص غذاهایی که پروتئین و کالری بالایی دارند، پر کنید.
- غذاهایی را که به پخت کمی نیاز دارند یا اصلاً نیازی به پخت ندارند، مانند غذاهای منجمد، ذخیره کنید.
- از خرید آنلاین مواد غذایی استفاده کنید و لیست خود را برای سفارش مجدد آسان ذخیره کنید.
- از فروشگاههای مواد غذایی که از خانه خرید میکنند یا از طریق پیک سفارش میدهند، استفاده کنید.
نکات آماده سازی غذا:
- میان وعدههای زود هضم را برای مواقعی که احساس بیماری میکنید، دم دست داشته باشید. چوب شور و کراکر نمونههای خوبی هستند.
- غذاها را از قبل بپزید و آنها را در وعدههای غذایی به اندازه وعده غذایی اصلی فریز کنید.
نکاتی برای پذیرش کمک از دیگران:
- از دوستان یا خانواده بخواهید در طول درمان در خرید و آشپزی به شما کمک کنند.
- اگر کسی پیشنهاد خرید مواد غذایی به شما داد، اجازه دهید این کار را انجام دهد.
- یک لیست خرید از اقلامی که میخواهید به دوستان و خانواده بدهید، تهیه کنید.
تأثیر درمان سرطان بر تغذیه
هم سرطان و هم درمانهای سرطان ممکن است عوارض جانبی ایجاد کنند که بر حس چشایی، بویایی، اشتها و توانایی خوردن غذای کافی یا جذب مواد مغذی از غذا تأثیر میگذارند. این میتواند منجر به سوء تغذیه شود.
افراد مبتلا به سرطانهای خاص بیشتر احتمال دارد که در غذا خوردن مشکل داشته باشند. این سرطانها شامل سرطانهایی هستند که مستقیماً بر سیستم گوارش شما تأثیر میگذارند، مانند سرطانهای سر و گردن، مری، معده، پانکراس، کبد یا روده بزرگ. اما افراد مبتلا به هر نوع سرطانی به دلیل اثرات درمان سرطان، ممکن است در خوردن غذای خوب دچار مشکل شوند.
وقتی سوءتغذیه در افرادی که تحت درمان سرطان هستند، مدیریت نشود، میتواند منجر به کاشکسی سرطان شود. کاشکسی سرطان یک سندرم تحلیل رفتن بدن است که میتواند باعث ضعف، کاهش وزن و از دست دادن چربی و عضله شود. این حالت حتی زمانی که به خوبی غذا میخورید نیز میتواند رخ دهد.
درباره کاشکسی سرطان بیشتر بدانید.
شیمی درمانی و مشکلات تغذیه ای
شیمیدرمانی از داروها برای متوقف کردن رشد سلولهای سرطانی استفاده میکند، چه با کشتن سلولها و چه با جلوگیری از تقسیم آنها. اما این داروها ممکن است سلولهای سالمی را که به سرعت رشد و تقسیم میشوند، مانند سلولهای دهان و دستگاه گوارش، نیز از بین ببرند. این امر میتواند باعث مشکلات خوردن و سایر عوارض جانبی، از جمله موارد زیر شود:
- از دست دادن اشتها
- حالت تهوع و استفراغ
- یبوست
- اسهال
- خشکی دهان
- زخم در دهان یا گلو
- تغییر در طعم غذا
- مشکل در بلع
- احساس سیری پس از خوردن مقدار کمی غذا (سیری زودرس)
اگر تحت شیمیدرمانی هستید، ممکن است در معرض خطر بالای عفونت، از جمله عفونت ناشی از غذا (بیماریهای ناشی از غذا) باشید. دلیل این امر آن است که شیمیدرمانی میتواند تعداد گلبولهای سفید خون شما را که با عفونت مبارزه میکنند، کاهش دهد. مهم است که شما و مراقبانتان در مورد نحوه تهیه ایمن غذا و نحوه اجتناب از غذاهایی که ممکن است باعث عفونت شوند، اطلاعات کسب کنید.
هورمون درمانی و مشکلات تغذیه ای
هورمون درمانی ممکن است برای کند کردن یا متوقف کردن سرطانهایی که برای رشد به هورمونها متکی هستند، مانند سرطان پستان، تخمدان و پروستات، استفاده شود. هورمون درمانی این هورمونها را اضافه، مسدود یا حذف میکند. این داروها میتوانند باعث افزایش وزن و سایر عوارض جانبی، از جمله موارد زیر شوند:
- احتباس مایعات (ادم)
- حالت تهوع و استفراغ
- قند خون بالا، که به آن هایپرگلیسمی نیز گفته میشود
- خستگی
ایمونوتراپی و مشکلات تغذیهای
ایمونوتراپی از سیستم ایمنی بدن شما برای مبارزه با سرطان استفاده میکند. عوارض جانبی ایمونوتراپی برای هر فرد متفاوت است و به نوع داروی ایمونوتراپی بستگی دارد.
ایمونوتراپی ممکن است باعث خستگی شود که میتواند به بیاشتهایی منجر شود. درباره خستگی ناشی از سرطان بیشتر بدانید.
عوارض جانبی رایج مرتبط با تغذیه ناشی از ایمونوتراپی عبارتند از:
- تب
- حالت تهوع و استفراغ
- اسهال
پرتودرمانی و مشکلات تغذیهای
پرتودرمانی سلولهای سرطانی و سلولهای سالم را در ناحیه تحت درمان از بین میبرد.
پرتودرمانی در هر بخشی از دستگاه گوارش شما عوارض جانبی دارد که باعث مشکلات تغذیهای میشود. بیشتر عوارض جانبی ۲ تا ۳ هفته پس از شروع پرتودرمانی شروع میشوند و چند هفته پس از پایان آن از بین میروند. اما برخی از عوارض جانبی میتوانند ماهها یا سالها پس از پایان درمان ادامه داشته باشند. درباره عوارض دیررس درمان سرطان بیشتر بدانید.
خستگی، که میتواند منجر به بیاشتهایی شود، یکی از عوارض جانبی رایج پرتودرمانی است. درباره خستگی ناشی از سرطان بیشتر بدانید.
پرتودرمانی مغز یا سر و گردن ممکن است باعث موارد زیر شود:
- از دست دادن اشتها
- حالت تهوع و استفراغ
- خشکی دهان یا بزاق غلیظ
- زخم دهان و لثه
- تغییر در طعم غذا
- مشکل در بلع
- درد هنگام بلع
- ناتوانی در باز کردن کامل دهان
پرتودرمانی قفسه سینه ممکن است باعث موارد زیر شود:
- از دست دادن اشتها
- حالت تهوع و استفراغ
- مشکل در بلع
- درد هنگام بلع
- خفگی یا مشکلات تنفسی ناشی از تغییرات در مری فوقانی
پرتودرمانی شکم، لگن یا رکتوم ممکن است باعث موارد زیر شود:
- حالت تهوع و استفراغ
- انسداد روده
- روده بزرگ ملتهب
- اسهال
- انتریت ناشی از تشعشع
پیوند سلولهای بنیادی و مشکلات تغذیهای
افرادی که پیوند سلولهای بنیادی انجام میدهند، نیازهای تغذیهای خاصی دارند. داروهایی که قبل یا در طول پیوند سلولهای بنیادی استفاده میشوند، ممکن است عوارض جانبی ایجاد کنند که مانع از خوردن و هضم غذا به طور معمول شود.
عوارض جانبی رایج مرتبط با تغذیه ناشی از پیوند سلولهای بنیادی عبارتند از:
- زخمهای دهان و گلو
- اسهال
اگر پیوند سلولهای بنیادی انجام دادهاید، در معرض خطر بالای عفونت، از جمله عفونت ناشی از غذا (بیماریهای ناشی از غذا) هستید. دلیل این امر آن است که درمانی که قبل از پیوند انجام میشود، تعداد گلبولهای سفید خون شما را که با عفونت مبارزه میکنند، کاهش میدهد. مهم است که شما و مراقبانتان در مورد نحوه تهیه ایمن غذا و نحوه اجتناب از غذاهایی که ممکن است باعث عفونت شوند، اطلاعات کسب کنید.
پس از پیوند سلولهای بنیادی، شما همچنین در معرض خطر بیماری حاد یا مزمن پیوند علیه میزبان (GVHD) هستید. GVHD ممکن است دستگاه گوارش، پوست یا کبد شما را تحت تأثیر قرار دهد و توانایی شما در خوردن یا جذب مواد مغذی از غذا را تغییر دهد.
جراحی و مشکلات تغذیهای
جراحی بخش رایجی از درمان سرطان است. جراحی که تمام یا بخشی از اندامهای خاصی را برمیدارد، میتواند بر توانایی شما در خوردن و هضم غذا تأثیر بگذارد. پس از هر جراحی، بدن شما برای بهبود زخمها، مبارزه با عفونت و بهبودی به انرژی و مواد مغذی اضافی نیاز دارد. اگر قبل از جراحی دچار سوء تغذیه باشید، ممکن است در روند بهبودی مشکل داشته باشید.
عوارض جانبی رایج مرتبط با تغذیه که در اثر جراحی ایجاد میشوند عبارتند از:
- از دست دادن اشتها
- مشکل در جویدن
- مشکل در بلع
- احساس سیری پس از خوردن مقدار کمی غذا، که به عنوان سیری زودرس نیز شناخته میشود
درمان هدفمند و مشکلات خوردن
درمان هدفمند نوعی درمان سرطان است که پروتئینهایی را هدف قرار میدهد که رشد، تقسیم و گسترش سلولهای سرطانی را کنترل میکنند. این درمان ممکن است عملکرد طبیعی سیستم گوارش شما را مختل کرده و باعث موارد زیر شود:
- یبوست
- اسهال
- حالت تهوع و استفراغ
- درد شکم
سایر مشکلات ممکن است شامل تغییرات چشایی و خشکی یا درد دهان باشد.
برخی از درمانهای سرطان میتوانند سیستم ایمنی بدن شما را تضعیف کنند. این امر مبارزه با عفونتها، از جمله بیماریهای ناشی از غذا را برای شما دشوارتر میکند. بنابراین، باید در طول درمان سرطان، در نحوهی تهیه و آمادهسازی غذا دقت ویژهای داشته باشید. غذاها را در دمای ایمن نگه دارید، سبزیجات و میوههای خام را بشویید و هنگام تهیهی گوشت و محصولات کشاورزی، مراقب باشید که از ظروف، بشقابها و تختههای برش جداگانه استفاده کنید.
غربالگری و ارزیابی تغذیه در طول درمان سرطان
اگر در غذا خوردن و حفظ وزن خود مشکل دارید، پرستار، پزشک یا متخصص تغذیه شما ممکن است از شما یک سری سؤال بپرسد تا بفهمد که آیا دچار سوء تغذیه هستید یا احتمال دارد که دچار آن شوید.
برای ارزیابی وضعیت تغذیه شما، ممکن است در مورد موارد زیر از شما سوال شود:
- تغییرات وزن
- تغییر در میزان غذایی که میخورید
- تغییرات در انواع غذاهایی که میخورید
- مشکلات مربوط به غذا خوردن، مانند حالت تهوع یا استفراغ
- توانایی شما در راه رفتن یا انجام سایر فعالیتهای روزانه
اگر در معرض خطر سوء تغذیه یا تغذیه نامناسب هستید، پزشک شما را به یک متخصص تغذیه ارجاع میدهد. یک متخصص تغذیه میتواند ارزیابی انجام دهد که موارد زیر را بررسی میکند:
- تاریخچه غذا و رژیم غذایی
- سابقه مصرف دارو
- سابقه شخصی، پزشکی، خانوادگی و اجتماعی
- قد و وزن
- آزمایشهای آزمایشگاهی
- عوارض جانبی درمان
- معاینه فیزیکی
بر اساس این اطلاعات، متخصص تغذیه یک برنامه مراقبت تغذیهای تهیه خواهد کرد. این برنامه شامل راههایی است که شما و خانوادهتان میتوانید با استفاده از آنها تغذیه خود را بهبود بخشیده و هرگونه مشکل تغذیهای که دارید را برطرف کنید.
راههای مدیریت مشکلات تغذیهای ناشی از درمانهای سرطان
وقتی عوارض جانبی سرطان یا درمان سرطان بر تغذیه طبیعی تأثیر میگذارد، راههایی برای کمک به دریافت مواد مغذی مورد نیاز شما وجود دارد.
راههای مدیریت کاهش اشتها، کاهش وزن و سیری زودرس
اگر اشتهایتان کم شده، وزنتان کم شده یا خیلی زود احساس سیری میکنید، این نکات ممکن است مفید باشند:
- غذاهایی بخورید که پروتئین و کالری بالایی دارند.
- غذاهای پر پروتئین را در وعده غذایی اول خود میل کنید.
- پروتئین و کالری اضافی به غذا اضافه کنید.
- بیشتر مایعات خود را بین وعدههای غذایی بنوشید، نه در حین غذا. جرعههای کوچک در هنگام غذا خوردن اشکالی ندارد.
- اگر تمایلی به خوردن غذاهای جامد ندارید، میلک شیک، اسموتی، آبمیوه یا سوپ را امتحان کنید.
- غذاهایی بخورید که بوی خوبی دارند.
- غذاهای جدید و دستورهای غذایی جدید را امتحان کنید.
- برای تهیه نوشیدنیهای پرکالری و سرشار از پروتئین از مخلوطکن استفاده کنید.
- مکملهای غذایی مانند Ensure یا Boost را امتحان کنید.
- هدف این است که پنج تا شش بار در روز وعدههای غذایی و میان وعدههای کوچکتر بخورید.
- بزرگترین وعده غذایی خود را زمانی که اشتهایتان قوی است، چه صبحانه، ناهار یا شام، میل کنید.
- غذاهای مورد علاقهتان را به مقدار کم درست کنید و ذخیره کنید تا وقتی گرسنه شدید، آماده خوردن باشند.
- یک فعالیت بدنی پیدا کنید که از آن لذت میبرید و برای افزایش اشتهایتان به آن پایبند خواهید بود.
اگر همچنان برای غذا خوردن و حفظ وزن خود مشکل دارید، شما و تیم درمانیتان میتوانید در مورد سایر گزینههای پشتیبانی تغذیهای صحبت کنید. این گزینهها ممکن است شامل تغذیه با لوله یا تغذیه وریدی باشد.
همچنین ممکن است داروهایی مصرف کنید که اشتها را افزایش میدهند.
راههای کنترل تهوع و استفراغ
حالت تهوع زمانی است که در معده خود احساس ناخوشی میکنید، انگار که میل به بالا آوردن دارید. استفراغ زمانی است که بالا میآورید. حالت تهوع و استفراغ از عوارض جانبی رایج درمانهای سرطان، از جمله شیمیدرمانی و پرتودرمانی هستند. اما داروهایی وجود دارند که اغلب قبل از شروع یا تبدیل شدن حالت تهوع و استفراغ به یک مشکل، از آنها جلوگیری یا آنها را تسکین میدهند.
وقتی استفراغ میکنید، ممکن است دچار کمآبی بدن شوید و مقدار زیادی الکترولیت از دست بدهید. الکترولیتها مواد معدنی مانند پتاسیم، سدیم و کلسیم هستند که به تعادل مایعات بدن کمک میکنند و از عملکرد قلب، اعصاب و عضلات شما پشتیبانی میکنند. با متخصص تغذیه خود در مورد اینکه کدام نوشیدنیها میتوانند به جلوگیری از کمآبی بدن کمک کنند و میزان مصرف مایعات صحبت کنید.
درباره تهوع و استفراغ و درمان سرطان بیشتر بدانید.
راههای کنترل خشکی دهان
خشکی دهان زمانی اتفاق میافتد که بزاق کمتری نسبت به گذشته داشته باشید. کمبود بزاق میتواند صحبت کردن، جویدن و بلعیدن غذا را دشوارتر کند. خشکی دهان همچنین میتواند طعم غذا را تغییر دهد.
شیمیدرمانی و پرتودرمانی در ناحیه سر یا گردن میتواند به غدد تولیدکننده بزاق آسیب برساند. ایمونوتراپی و برخی داروها نیز میتوانند باعث خشکی دهان شوند.
اگر خشکی دهان دارید:
- غذا را با سس، سالسا، آب گوشت یا سس سالاد مرطوب کنید.
- غذاهایی بخورید که بلعیدنشان آسان باشد.
- سعی کنید غذاها و نوشیدنیهایی که خیلی شیرین یا ترش هستند، مانند لیموناد، بخورید تا به تولید بزاق بیشتر کمک کنید.
- آدامس بدون قند بجوید یا آبنبات سفت بدون قند، بستنی یخی یا چیپس یخ بمکید.
- در طول روز جرعه جرعه آب بنوشید.
- هر روز ۸ فنجان یا بیشتر آب بنوشید.
- برای از بین بردن بزاق خشک یا غلیظ، نوشیدنیهای گازدار را در دهان بچرخانید و تف کنید.
- لبهایتان را با بالم لب مرطوب نگه دارید.
- هر روز دندانهایتان را نخ دندان بکشید.
- از پزشک خود در مورد دهانشویههای مخصوص برای خشکی دهان سوال کنید.
- این کارها را نجام ندهید:
- استفاده از محصولات دخانی
- استنشاق دود سیگار دیگران
- استفاده از سیگار الکترونیکی
- نوشیدن الکل
- خوردن غذاهایی که به دهان شما آسیب میرسانند (مانند غذاهای تند، ترش، شور، سفت یا ترد)
با پزشک یا دندانپزشک خود در مورد استفاده از بزاق مصنوعی یا محصول مشابه برای پوشاندن، محافظت و مرطوب کردن دهان و گلو صحبت کنید.
درباره مشکلات دهان و گلو ناشی از درمانهای سرطان اطلاعات کسب کنید.
راههای کنترل زخمهای دهان
درمانهای سرطان میتوانند به سلولهای سریع الرشد در دهان شما آسیب برسانند. پرتودرمانی در ناحیه سر یا گردن، شیمیدرمانی و ایمونوتراپی میتوانند باعث زخمهای دهان (بریدگیها یا زخمهای کوچک در دهان) و حساسیت لثهها شوند. مشکلات دندانی یا عفونتهای دهانی مانند برفک دهان نیز میتوانند باعث زخم شدن دهان شما شوند. حداقل ۲ هفته قبل از شروع ایمونوتراپی، شیمیدرمانی یا پرتودرمانی در ناحیه سر و گردن، به دندانپزشک مراجعه کنید.
به احتمال زیاد، پس از پایان درمان سرطان، دهان و لثههای شما بهبود خواهند یافت.
اگر زخم دهان دارید:
- غذاهای نرم که جویدنشان آسان است، بخورید .
- غذاها را تا زمانی که نرم و لطیف شوند، بپزید.
- غذا را به قطعات کوچک خرد کنید.
- برای یکدست شدن غذا از مخلوط کن یا غذاساز استفاده کنید.
- برای بیحس کردن و تسکین دهان، تکههای یخ بمکید.
- غذاهای سرد یا در دمای اتاق بخورید. غذاهای داغ میتوانند به دهان شما آسیب برسانند.
- با نی بنوشید تا مایعات از قسمتهای دردناک دهانتان عبور کنند.
- از یک قاشق کوچک استفاده کنید تا به شما در برداشتن لقمههای کوچکتر که جویدن آنها آسانتر است، کمک کند.
- هر روز دهان خود را از نظر زخم، لکههای سفید یا نواحی پف کرده و قرمز بررسی کنید.
- دهان خود را سه تا چهار بار در روز بشویید. ¼ قاشق چایخوری جوش شیرین، ⅛ قاشق چایخوری نمک و ۱ فنجان آب گرم را برای شستشوی دهان مخلوط کنید.
- با پزشک خود در مورد داروی بیحسکننده دهان صحبت کنید. این دارو ممکن است غذا خوردن را آسانتر کند.
- از موارد زیر اجتناب کنید:
- مرکبات، مانند پرتقال، لیمو و لیموترش
- غذاهای تند
- گوجه فرنگی و سس کچاپ
- غذاهای شور
- سبزیجات خام
- غذاهای تند و تیز
- نوشیدنیهای حاوی الکل
- دهانشویه حاوی الکل
- محصولات تنباکو
- سیگارهای الکترونیکی
- خلال دندان یا اشیاء تیز
راههای کنترل گلودرد و مشکل در بلع
شیمیدرمانی و پرتودرمانی سر و گردن میتواند باعث التهاب و درد پوشش گلو شود، مشکلی که ازوفاژیت نامیده میشود. ممکن است احساس کنید که تودهای در گلو دارید یا قفسه سینه یا گلویتان میسوزد. همچنین ممکن است در بلعیدن غذا مشکل داشته باشید. این مشکلات ممکن است غذا خوردن را دشوار کرده و باعث کاهش وزن شود.
برخی از انواع شیمیدرمانی و پرتودرمانی در ناحیه سر و گردن میتوانند به سلولهای با رشد سریع، مانند سلولهای موجود در پوشش گلو، آسیب برسانند. خطر ابتلا به گلودرد، مشکل در بلع یا سایر مشکلات گلو به موارد زیر بستگی دارد:
- چقدر تابش دریافت میکنید
- اگر همزمان شیمی درمانی و پرتودرمانی دریافت میکنید
- اینکه آیا در طول درمان سرطان از دخانیات یا الکل استفاده میکنید یا خیر
اگر گلودرد یا مشکل بلع دارید:
- غذاهای نرم که جویدن و بلعیدن آنها آسان است، بخورید.
- غذا را با آب گوشت، سس، آب گوشت یا ماست مرطوب کنید.
- غذاها را تا زمانی که نرم و لطیف شوند، بپزید.
- غذا را به قطعات کوچک خرد کنید.
- برای یکدست شدن غذا از مخلوط کن یا غذاساز استفاده کنید.
- به جای سه وعده غذایی بزرگ، هر روز پنج یا شش وعده غذایی کوچک میل کنید.
- غذاها و نوشیدنیهایی بخورید که پروتئین و کالری بالایی دارند.
- هنگام غذا خوردن یا نوشیدن، صاف بنشینید و سر خود را کمی به جلو خم کنید. حداقل 30 دقیقه بعد از غذا خوردن، صاف بمانید.
- از تنباکو یا سیگار الکترونیکی استفاده نکنید.
- از غذاها و نوشیدنیهایی که میتوانند گلوی شما را بسوزانند یا خراش دهند، مانند موارد زیر، دوری کنید:
- غذاها و نوشیدنیهای گرم
- غذاهای تند
- غذاها و آبمیوههایی که اسید زیادی دارند، مانند مرکبات، آناناس و گوجه فرنگی
- غذاهای تیز یا ترد
- نوشیدنیهای حاوی الکل
- نوشیدنیهای گازدار
اگر نمیتوانید به اندازه کافی غذا بخورید تا قوی بمانید، با پزشک خود در مورد تغذیه از طریق لوله صحبت کنید.
درمان سرطان، مشکلات دندانی یا خود سرطان میتواند باعث تغییراتی در حس چشایی یا بویایی شما شود. ممکن است طعم غذا کمتر شود یا غذاهای خاصی (مانند گوشت) تلخ یا طعم فلز داشته باشند. گاهی اوقات، غذاهایی که قبلاً بوی خوبی داشتند، دیگر این بو را ندارند.
اگرچه هیچ راهی برای پیشگیری از این مشکلات وجود ندارد، اما کارهایی وجود دارد که میتوانید برای مدیریت آنها انجام دهید. و اغلب آنها پس از پایان درمان بهتر میشوند.
راههای مدیریت طعم شوری:
- محصولات چاشنی کمسدیم یا بدون سدیم را امتحان کنید.
- هنگام پخت و پز، به جای نمک از گیاهان، ادویهها و چاشنیها استفاده کنید.
- غذاهای شیرین طبیعی مانند میوه تازه یا خشک را انتخاب کنید.
- از غذا خوردن در بیرون از منزل یا سفارش غذای بیرونبر خودداری کنید زیرا رستورانها اغلب غذاهایی با نمک زیاد تهیه میکنند.
- غذا را بجوشانید، زیرا این کار طعم شوری را کاهش میدهد.
- کمی شکر یا عسل به غذاها اضافه کنید.
راههای مدیریت طعم بیش از حد شیرین:
- سبزیجات بیشتری بخورید.
- برای رقیق کردن آبمیوههای شیرین، آب و یخ اضافه کنید. سعی کنید نصف آبمیوه و نصف آب را با هم مخلوط کنید.
- غذاهای ترش مثل گریپ فروت بخورید.
- برای جبران طعم شیرین غذا، کمی نمک به آن اضافه کنید.
- برای کاهش شیرینی غذا، سرکه یا مرکبات به آن اضافه کنید.
راههای مدیریت از دست دادن حس چشایی یا «اختلال در حس چشایی»:
- محصولات تازه را انتخاب کنید.
- غذاهایی با طعمهای میوهای، ترش یا شور را امتحان کنید.
- برای طعم دادن به گوشتها از مواد مرینیت استفاده کنید. برای طعم بیشتر، گوشت را از شب قبل در یخچال مرینیت کنید.
- سرکه، آب میوه تازه، پنیر، سس سالاد و سسها را به غذاها اضافه کنید.
- سبزیجات تازه یا خشک مانند ریحان، پونه کوهی، آویشن، رزماری، نعناع یا مریم گلی اضافه کنید.
- ادویههایی مانند پودر پیاز و سیر، پاپریکا، زردچوبه آسیاب شده، زنجبیل آسیاب شده یا پودر کاری اضافه کنید.
- چاشنیهایی مانند سس مایونز، سس رلی، کچاپ، خردل یا سالسا اضافه کنید.
- غذا را بیشتر بجوید تا تماس بیشتری با جوانههای چشایی داشته باشد.
راههای مدیریت طعم تلخ و فلزی:
- از ظروف نقره پلاستیکی، سیلیکونی، چوبی یا بامبو استفاده کنید.
- آبنباتهای بدون قند، نعناع یا آدامس را بمکید یا بجوید.
- مواد غذایی بستهبندیشده در ظروف فلزی، مانند کنسرو لوبیا، را خریداری نکنید. به دنبال بستهبندیهای مقوایی، شیشهای یا پلاستیکی باشید.
- از ظروف فلزی نوشیدنی ننوشید و از ظروف نقره فلزی استفاده نکنید.
- منابع پروتئین گیاهی مانند توفو، آجیل یا لوبیا را امتحان کنید.
- اگر گوشت قرمز طعم فلز میدهد، مرغ، بوقلمون یا لبنیات را امتحان کنید.
- دستور العمل های بدون گوشت و پر پروتئین را در کتاب های آشپزی گیاهی، چینی یا هندی پیدا کنید.
- نوشیدنیهای شیرین یا ترش مانند آب گیلاس، کرنبری، آناناس یا انگور بنوشید.
- میوههای تازه و خشک مانند انبه، هلو، هندوانه، خرما یا انجیر بخورید.
- با کمی شکر، عسل یا شربت افرا، به غذاها شیرینی اضافه کنید.
راههای مدیریت تغییرات بو:
- غذاها را تا زمان آماده شدن برای خوردن، پوشیده نگه دارید.
- از فنجانهای دربدار و با نی بنوشید.
- هنگام آشپزی، پنکه آشپزخانه را روشن کنید یا اگر بو شما را آزار میدهد، در فضای باز آشپزی کنید.
- از بوهای تند مانند کلم بروکسل یا ماهی پرهیز کنید.
- غذاهایی درست کنید یا بخورید که نیازی به پختن نداشته باشند، مانند:
- شیکهای پروتئینی
- پروتئین بارها
- اسموتیها
- غلات با میوه و شیر
- پودینگ
- پارفه ماست یونانی
- ساندویچ ها
انواع پشتیبانی تغذیهای اگر نمیتوانید غذا بخورید
گاهی اوقات، با وجود تمام تلاشهایتان، ممکن است نتوانید به اندازه کافی غذا بخورید تا قوی بمانید. در این صورت، پشتیبانی تغذیهای از طریق لوله تغذیه میتواند گزینه خوبی باشد. اگر نمیتوانید غذای کافی بخورید یا هضم کنید تا تغذیهتان حفظ شود، پشتیبانی تغذیهای به شما کمک میکند. تغذیه کافی به افزایش احتمال دریافت درمان بدون وقفههای برنامهریزی نشده کمک میکند.
پزشک یا متخصص تغذیه شما در صورت نیاز، در مورد پشتیبانی تغذیهای با شما صحبت خواهد کرد.
دو نوع حمایت تغذیهای وجود دارد، تغذیه رودهای و تغذیه تزریقی.
تغذیه رودهای
تغذیه رودهای از طریق لولهای که در معده یا روده کوچک قرار میگیرد، مواد مغذی را به صورت مایع به شما میدهد. دو نوع لوله تغذیه وجود دارد:
- یک لوله بینی-معدهای از طریق بینی و از طریق گلو به معده یا روده کوچک وارد میشود. این لوله زمانی استفاده میشود که فقط برای چند هفته به حمایت تغذیهای نیاز باشد.
- یک لوله گاستروستومی به داخل معده وارد میشود، یا یک لوله ژژنوستومی از طریق سوراخی که در قسمت بیرونی شکم ایجاد میشود، به داخل روده کوچک وارد میشود. لولههای تغذیهای از این نوع معمولاً برای تغذیه رودهای طولانی مدت یا برای افرادی که نمیتوانند از لوله در بینی و گلو استفاده کنند، استفاده میشوند.

نوع شیر خشک مورد استفاده بر اساس نیازهای تغذیهای خاص شما تعیین میشود. شیر خشکهایی برای افرادی با شرایط خاص سلامتی مانند دیابت یا نیازهای دیگر وجود دارد.
برخی افراد هنگام استفاده از تغذیه رودهای هنوز میتوانند از طریق دهان غذا بخورند. قبل از انجام این کار، مهم است که از پزشک خود بپرسید که آیا این روش برای شما بیخطر است یا خیر.
تغذیه تزریقی
تغذیه تزریقی زمانی استفاده میشود که شما نمیتوانید از طریق دهان غذا بخورید یا از لوله تغذیه استفاده کنید. تغذیه تزریقی از معده یا روده برای هضم غذا استفاده نمیکند. مواد مغذی از طریق کاتتر وارد شده به ورید مستقیماً وارد خون شما میشوند. این مواد مغذی شامل پروتئینها، چربیها، ویتامینها و مواد معدنی هستند.
همانند تغذیه رودهای، برخی افراد میتوانند هنگام استفاده از تغذیه تزریقی از طریق دهان غذا بخورند. از پزشک خود بپرسید که آیا خوردن غذا از طریق دهان در هنگام دریافت تغذیه تزریقی بیخطر است یا خیر.
کاتتر ممکن است در رگی در قفسه سینه یا بازو قرار داده شود.
یک کاتتر ورید مرکزی زیر پوست شما و به داخل یک ورید بزرگ در قسمت بالای قفسه سینه قرار داده میشود. کاتتر توسط جراح در محل قرار داده میشود. این نوع کاتتر برای تغذیه وریدی طولانی مدت استفاده میشود.
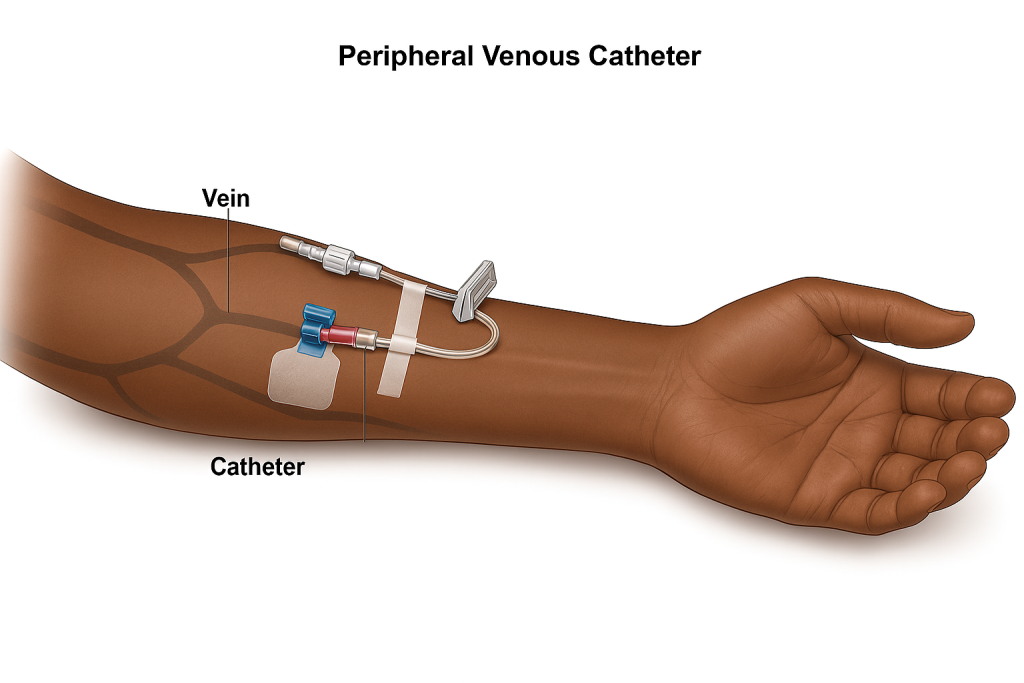
یک کاتتر وریدی محیطی در ورید بازوی شما قرار داده میشود. کاتتر وریدی محیطی توسط کادر پزشکی آموزش دیده در محل قرار داده میشود. این نوع کاتتر معمولاً برای تغذیه تزریقی کوتاه مدت یا در صورتی که کاتتر وریدی مرکزی ندارید، استفاده میشود.
شما مرتباً از نظر عفونت یا خونریزی در محل ورود کاتتر به بدن بررسی خواهید شد.
تغذیه درمانی برای پایان زندگی
اگر به پایان عمر خود نزدیک میشوید، هدف این است که بهترین کیفیت ممکن زندگی را برای خود فراهم کنید و علائمی را که باعث ناراحتی میشوند کنترل کنید. اهداف تغذیهای شما مختص خودتان خواهد بود.
علائم رایجی که میتوانند در پایان عمر رخ دهند عبارتند از:
- از دست دادن اشتها
- خشکی دهان
- مشکلات بلع
- حالت تهوع و استفراغ
تمرکز بر تسکین این علائم است، نه دریافت مواد مغذی کافی.
شما و خانوادهتان میتوانید تصمیم بگیرید که در پایان عمر چه مقدار مواد مغذی و مایعات به شما داده شود.
افراد در پایان عمر اغلب اصلاً احساس گرسنگی نمیکنند و ممکن است غذای بسیار کمی بخواهند. جرعه جرعه آب، تکههای یخ و مراقبت از دهان میتواند به رفع تشنگی کمک کند. غذا و مایعات را نباید به کسی که در پایان عمر است، تحمیل کرد. انجام این کار میتواند باعث ناراحتی یا خفگی شود.
شما و عزیزانتان حق دارید تصمیمات آگاهانه بگیرید. ترجیحات مذهبی و فرهنگی شما ممکن است بر تصمیمات شما تأثیر بگذارد. تیم مراقبتهای بهداشتی و یک متخصص تغذیه میتوانند نیازهای تغذیهای و مزایا و خطرات استفاده از تغذیه لولهای یا تغذیه وریدی در پایان عمر را توضیح دهند.
مزایای احتمالی حمایت تغذیهای برای افرادی که انتظار میرود بیش از یک ماه زنده بمانند عبارتند از:
- کیفیت زندگی بهبود یافته
- خطر کمتر مرگ ناشی از سوء تغذیه
- مشکلات جسمی و روحی کمتری
خطرات ناشی از حمایت تغذیهای در پایان عمر عبارتند از:
- باکتریها یا سموم موجود در خون یا بافتها (که به عنوان سپسیس شناخته میشود) با استفاده از تغذیه تزریقی
- ورود تصادفی غذا یا مایع به ریهها (که به عنوان آسپیراسیون شناخته میشود) با استفاده از تغذیه رودهای
- زخم و آسیب پوستی در محل ورود لوله تغذیه رودهای
- اسهال با استفاده از تغذیه رودهای و تزریقی
- مشکلات ناشی از وجود بیش از حد مایعات در خون با استفاده از تغذیه رودهای و تزریقی
تهیه و تنظیم: سید طه نوربخش
تأیید و نظارت: فائزه محمدهاشم-متخصص ژنتیک



